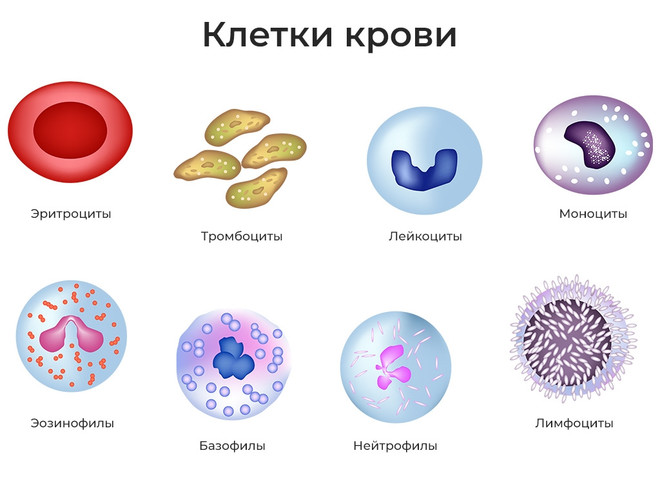
Виды лейкоцитов
Белые кровяные тельца неодинаковы по своей структуре, свойствам и задачам, их подразделяют:
- на лимфоциты – уничтожают бактерии, вирусы и токсины, которые они вырабатывают. Лимфоциты делятся на: Т-лимфоциты и В-лимфоциты;
- моноциты – мгновенно распознают вирусы и направляются к ним для противодействия;
- нейтрофилы. Подразделяются на зрелые и незрелые. Первые внедряются в клетку бактерии или вируса, а затем распадаются вместе с ними, после чего выводятся из организма. На смену этим нейтрофилам приходят новые незрелые. Нейтрофилы выделяют специальные вещества, которые могут пройти сквозь капилляр. Кроме того, они могут мигрировать непосредственно к самому воспалению, где часто не хватает кислорода, и другие виды лейкоцитов не способны работать;
- эозинофилы – кроме нейтрализации чужеродных белков, дополнительно вырабатывают антигистаминные вещества и направляются в те ткани, которые в данный момент реагируют на аллерген. Эозинофилы составляют от 1 до 5% от всего количества лейкоцитов. Однако цифра колеблется в течение суток из-за постоянного изменения концентрации глюкокортикоидов. Именно эозинофилы борются с проникшими в организм паразитами. Этот вид лейкоцитов продвигается к скоплениян паразитов, где они фиксируются на их поверхности. После чего эозинофилы проникают внутрь и выделяют ферменты, оказывающие губительное влияние на инвазии;
- базофилы – клетки, которые находят вредоносные бактерии и вирусы, затем вырабатывают вещества, привлекающие при начавшемся воспалении другие клетки-лейкоциты. Последние в свою очередь уже нейтрализуют паразитарные клетки. Количество базофилов мало – всего 1%. Они находятся в кровеносном русле 12 ч.
Расшифровка анализов
Чрезмерно повышенное или пониженное количество лейкоцитов – это отклонение, которое имеет свою природу. Интенсивное увеличение белых кровяных телец называется лейкоцитозом и означает усиленную работу иммунной системы. Это может быть вызвано:
- заболеванием крови;
- инфекцией;
- кровотечением с последующей анемией;
- раком;
- сепсисом;
- наличием паразитов в организме;
- поражением эпидермиса (ожоги, раны, которые заживают).
Важно периодически контролировать показатель WBC , поскольку лейкоцитоз у ребенка могут спровоцировать обычный стресс, переедание, переохлаждение или, наоборот, перегрев.
По результатам анализов может наблюдаться и противоположная картина – лейкопения, когда лейкоцитов вырабатывается слишком мало. Это говорит о сбое в работе иммунной системы, ребенок практически не защищен от вирусов и бактерий и является для них легкой мишенью.
Недостаток белых кровяных телец означает, что организм либо не может, либо не успевает их продуцировать. Наиболее распространенные причины этого:
- лейкоз;
- аутоиммунные заболевания;
- сбой выработки лейкоцитов в костном мозге;
- корь, краснуха;
- радиоактивное облучение;
- гепатит;
- сахарный диабет;
- низкое кровяное давление;
- нарушение работы щитовидной железы;
- передозировка некоторых медикаментов;
- отравление;
- сбои в работе селезенки.
Наряду с этими проблемами причинами нехватки лейкоцитов считают также и плохое питание, нехватку витаминов, монодиеты.
Лейкопения у детей может быть врожденной и приобретенной. К первым относят:
- нейтропению Костмана, когда количество нейтрофилов значительно снижается, но взамен увеличивается количество других лейкоцитов;
- синдром Генслера, когда патология протекает циклично, а количество лейкоцитов может резко уменьшаться;
- синдром Чедиака–Хигаси, когда нейтрофилы слишком быстро распадаются. Люди с подобным диагнозом часто страдают альбинизмом.
Иногда на начальной стадии нехватка лейкоцитов протекает незаметно. К общим признакам относят:
- учащенный пульс;
- одышку;
- слабость;
- потливость;
- озноб;
- частые головные боли;
- бледность кожных покровов.
С развитием патологии, вызвавшей лейкопению, могут дополнительно появиться такие симптомы, как:
- повышение температуры;
- высыпания на коже;
- язвы на слизистой рта;
- увеличение лимфоузлов.
Чаще лейкопению выявляют только после лаобраторных исследований крови.


